Lorsqu’une douleur persistante ou un blocage survient au niveau du genou, la question de réaliser une IRM du genou se pose fréquemment. Ce guide pratique s’adresse à tous ceux qui cherchent à déchiffrer les résultats IRM afin de mieux comprendre leur situation médicale. Bien plus qu’un simple cliché, l’IRM offre une fenêtre unique sur les tissus mous internes du genou, notamment le ménisque, les ligaments et le cartilage, structures essentielles à sa stabilité et son bon fonctionnement. En 2026, avec les avancées techniques en imagerie, cet examen gagne en précisions tout en conservant son caractère non invasif, sans utilisation de rayons X, ce qui est un atout pour les patients devant souvent enchaîner divers examens. Toutefois, comprendre un compte-rendu d’IRM demeure complexe sans un guide d’interprétation clair, notamment parce que l’image ne suffit jamais à elle seule pour poser un diagnostic genou définitif, et pour ceux qui se demandent irm du genou est on enfermé.
Dans ce contexte, ce guide pratique ambitionne d’offrir une analyse IRM accessible et rigoureuse pour décrypter les pathologies genou fréquemment observées, leur interprétation médicale et les indications pour la prise en charge adaptée. Que vous soyez un patient cherchant à mieux appréhender vos résultats IRM ou un professionnel souhaitant rafraîchir ses connaissances, cette synthèse détaillée aidera à faire la part entre anomalies visibles et véritables causes de la douleur. Avant de décider d’une intervention ou d’un traitement, comprendre les limites et capacités de l’IRM est crucial pour ne pas multiplier les examens inutiles ni retarder le dépistage de lésions ligamentaires ou méniscales importantes. Le déroulement technique, les séquences utilisées, et les indices clés comme l’œdème osseux ou l’épanchement articulaire trouveront également leur place dans cette exploration.
IRM du genou : comprendre son rôle précis dans le diagnostic genou
L’IRM du genou est souvent perçue comme le test ultime pour explorer les maux de genou, mais il est essentiel de bien poser son rôle dans le parcours diagnostique. Contrairement aux radiographies ou au scanner, elle ne met pas en lumière les os durs par rayons X mais utilise un champ magnétique puissant couplé à des ondes radio pour révéler les tissus mous qui échappent à d’autres techniques. Parmi ces tissus, le ménisque et les ligaments comme le ligament croisé antérieur (LCA) et le ligament croisé postérieur (LCP) sont analysés dans leurs détails les plus fins. Le cartilage, souvent invisible en radiographie, y est visualisé pour détecter des irm genou sans injection ou une inflammation genou sous-jacente.
Typiquement, l’IRM est prescrite lorsqu’un patient présente des douleurs prolongées, des blocages fréquents ou une sensation d’instabilité justifiant une exploration approfondie plus ciblée. Par exemple, après un pivot sportif suivi d’une douleur aigüe, un gonflement ou une sensation de dérobement, l’IRM permet d’objectiver une rupture ligamentaire ou une déchirure méniscale, guidant ainsi les choix thérapeutiques. La persistance des symptômes après un traitement conservateur ou une rééducation est également une indication majeure.
Les limites importantes de l’IRM doivent cependant être soulignées : cet examen ne remplace pas l’examen clinique ni le ressentit du patient. Une anomalie visible ne signifie pas nécessairement qu’elle soit responsable des douleurs. D’ailleurs, il existe des cas où une fissure méniscale dégénérative détectée sur IRM est asymptomatique. C’est pourquoi la corrélation entre résultats IRM et contexte clinique est indispensable pour éviter les pièges d’un surdiagnostic.
Notons que l’IRM détecte aussi des phénomènes comme l’œdème osseux, signe d’un traumatisme interne ou d’une inflammation parfois ignorée sur radiographie. Souvent associé à l’épanchement articulaire, il révèle un état actif susceptible de justifier un traitement spécifique. En revanche, une IRM trop précoce après un traumatisme peut montrer des modifications transitoires qui compliquent l’interprétation.
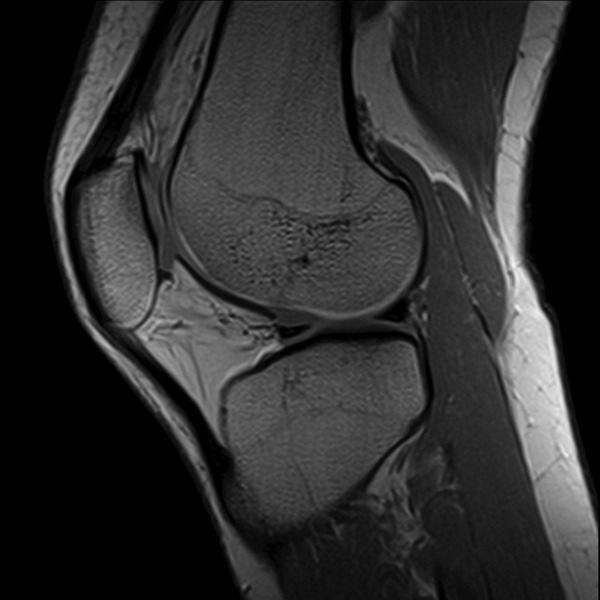
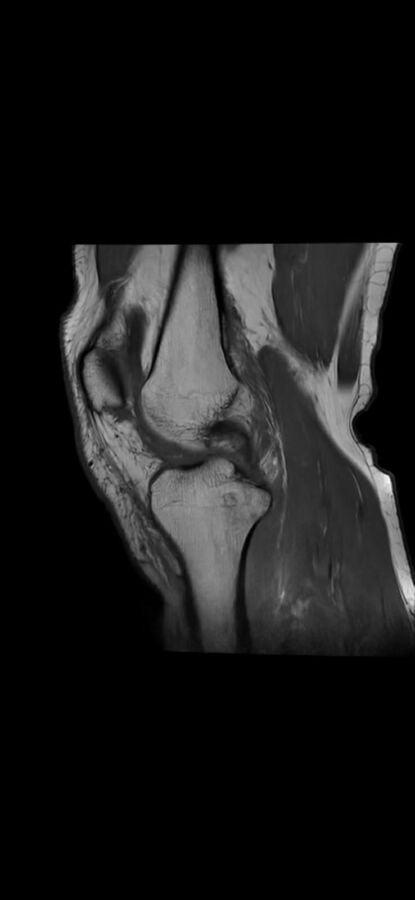
Illustration pratique : quand l’IRM fait la lumière sur l’instabilité
Un sportif de 30 ans consulte pour une sensation que son genou “lâche” après un pivot violent sur le terrain de football. L’examen clinique suspecte une rupture partielle du LCA. L’IRM confirme cette suspicion en montrant une déchirure des fibres ligamentaires et une inflammation genou liée à un œdème osseux local. Parallèlement, elle révèle une petite lésion méniscale sans déplacement, orientant la prise en charge vers une rééducation ciblée plutôt qu’une chirurgie immédiate.
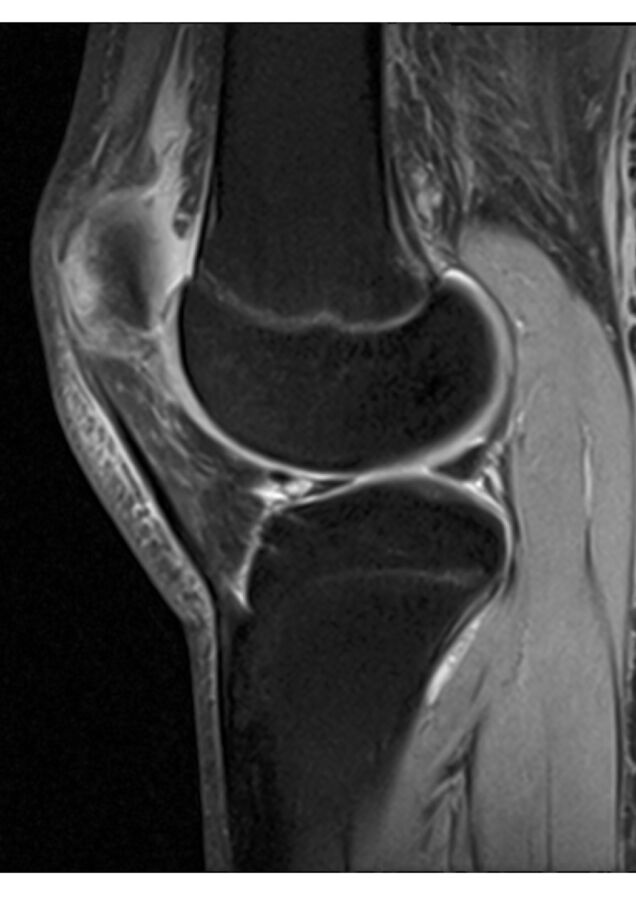
Comparer les examens d’imagerie : où situer l’IRM du genou parmi radiographie, échographie et scanner ?
Dans la pratique médicale, plusieurs techniques d’imagerie sont disponibles pour étudier le genou, chacune avec des indications précises. Savoir distinguer leur pertinence selon la situation clinique permet d’optimiser le diagnostic et d’éviter des examens inutiles voire redondants.
Radiographie : Elle est la première étape dans l’exploration du genou quand on suspecte une fracture, un problème d’alignement ou d’arthrose avancée. Son avantage majeur réside dans sa rapidité et son accessibilité. Elle montre clairement l’os cortical, le pincement articulaire, mais reste peu informative pour évaluer les tissus mous importants dans beaucoup de pathologies du genou.
Échographie : Principalement utilisée pour visualiser les tendons, bourses, et liquides superficiels, elle est particulièrement intéressante pour détecter un épanchement articulaire ou un kyste poplité (kyste de Baker). Moins invasive et sans radiation, elle nécessite un opérateur expérimenté car elle ne permet pas de voir intégralement les structures profondes comme le ménisque ou le cartilage.
Scanner : Option privilégiée pour détecter les fractures complexes ou un bilan osseux détaillé, le scanner ne donne pas d’informations suffisantes sur l’état des ligaments ou du cartilage. Il peut cependant compléter une IRM dans certaines situations spécifiques.
IRM : C’est la référence pour l’exploration complète des lésions ligamentaires, méniscales ou cartilagineuses internes. Sa capacité à visualiser l’œdème osseux et les inflammations intra-articulaires en fait un outil incontournable devant une douleur ou une instabilité suspendue au diagnostic.
| Examen | Ce qu’il montre le mieux | Indications courantes | Limites |
|---|---|---|---|
| Radiographie | Os cortical, pincement articulaire | Arthrose suspectée, fracture évidente | Peu informative sur ménisque et ligaments |
| Échographie | Tendons superficiels, liquides articulaires | Épanchement, kyste poplité, bursite | Ne voit pas les structures profondes comme le cartilage ou le ménisque |
| Scanner | Détails osseux fins | Fracture complexe, bilan osseux ciblé | Moins performant pour tissus mous |
| IRM | Ménisque, ligaments, cartilage, œdème osseux | Douleur persistante, instabilité, blocage articulaire | Sensible aux mouvements, nécessite immobilité |
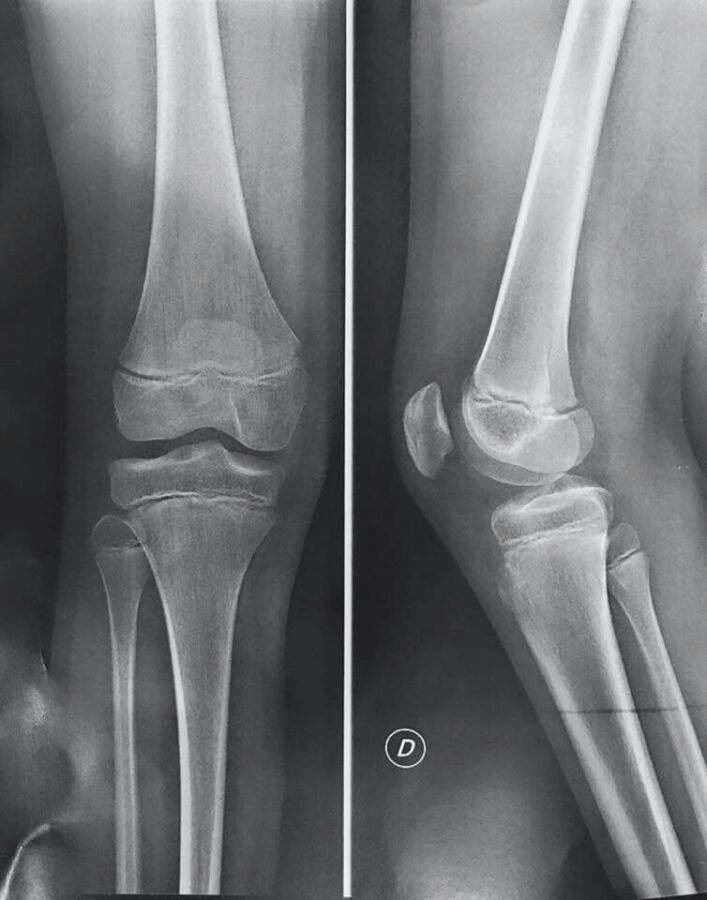
Lecture et analyse des résultats IRM : déchiffrer les termes médicaux et leurs implications
Le compte-rendu d’une IRM genou peut rapidement devenir un champ lexical technique qui déroute même les patients avertis. Comprendre ces termes reste indispensable pour dialoguer efficacement avec le médecin et éviter les malentendus dans le diagnostic genou. Voici un éclairage détaillé pour démystifier les expressions courantes.
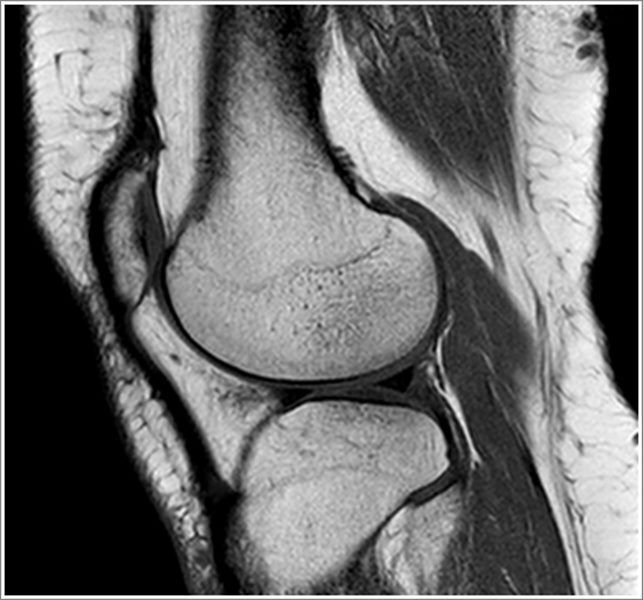
Les lésions méniscales : caractéristiques et implications
Les anomalies méniscales apparaissent sous forme de fissures, qui peuvent être horizontales, obliques ou radiaires. Une lésion méniscale aiguë survient souvent après un traumatisme, comme un pivot violent. À l’inverse, les fissures dégénératives concernent surtout les patients plus âgés, liées à des contraintes mécaniques répétées.
Un fragment méniscal déplacé peut entraîner des blocages mécaniques douloureux, nécessitant parfois une intervention chirurgicale. Toutefois, beaucoup de lésions méniscales ne provoquent pas de symptôme majeur et se gèrent par une prise en charge fonctionnelle adaptée.
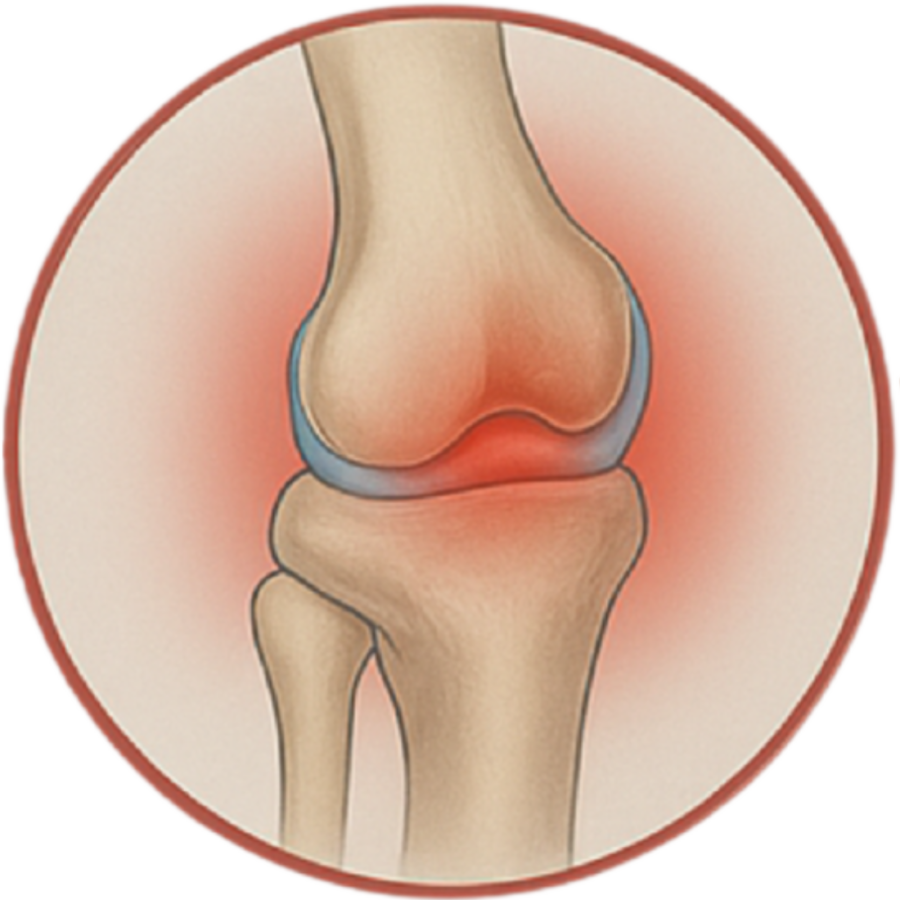
État des ligaments : rupture partielle, complète ou élongation
Les lésions ligamentaires sont souvent analysées en lien avec les symptômes d’instabilité. Le ligament croisé antérieur (LCA) est l’élément le plus fréquemment examiné dans ce contexte. Une rupture complète est visible par une absence de continuité fibreuse, tandis qu’une élongation se traduit par un aspect épaissi ou irrégulier des fibres.
Le pronostic et la prise en charge diffèrent selon la gravité de la lésion et le profil du patient : niveau sportif, métier, attentes fonctionnelles. La détection de lésions associées (ménisque, cartilage) modifie souvent la stratégie thérapeutique.
Chondropathie, arthrose et inflammation du cartilage détectées par IRM
Les signes de chondropathie correspondent à un amincissement, une fissuration ou un ramollissement du cartilage, souvent derrière la rotule ou sur les zones de charge fémoro-tibiale. Ce processus génère une micro-inflammation, source de douleurs au mouvement, notamment en position de flexion profonde ou lors de la descente des escaliers.
L’arthrose débutante ou modérée est mieux appréciée grâce à l’IRM, qui révèle les remaniements osseux et le pincement articulaire absent à la radiographie initiale. Cette inflammation peut se traduire aussi par un épanchement synovial, visible sur les clichés.
L’œdème osseux et l’épanchement articulaire : indices de souffrance ou inflammation
L’œdème osseux représente une accumulation de liquide dans l’os spongieux, signe typique d’une contusion ou d’une inflammation interne. Visible uniquement en IRM, il indique un traumatisme récent, parfois associé à une rupture ligamentaire. Ce phénomène explique souvent des douleurs profondes persistantes malgré un aspect clinique calme.
Un épanchement articulaire désigne un surplus de liquide synovial, témoin d’une réaction inflammatoire intra-articulaire. Son volume fluctue selon la charge mécanique et l’évolution de la pathologie. Il n’a pas toujours une valeur pathologique en soi, mais son contexte d’apparition oriente souvent le diagnostic.
Préparation et déroulement d’une IRM du genou : essentiels pour un examen fiable
Obtenir des résultats IRM exploitables nécessite une préparation simple mais stricte. Le principe fondamental est de limiter au maximum les mouvements pendant la séance pour éviter les flous qui compromissent la lecture médicale. En 2026, les machines IRM disposent d’un confort amélioré, mais la position allongée avec le genou bien calé reste incontournable.
Avant l’examen, une série de questions sur les antécédents médicaux est systématiquement posée, y compris sur la présence d’implants métalliques, pace-makers, ou éclats métalliques potentiellement dangereux en champ magnétique. La claustrophobie peut nécessiter une prise en charge spécifique, souvent en collaboration avec le centre d’imagerie.
Durant l’examen, le patient doit rester immobile, souvent entre 15 et 30 minutes, selon le protocole et les séquences nécessaires à l’analyse. Le protocole est adapté selon la suspicion clinique, privilégiant des séquences spécifiques pour mieux mettre en lumière le ménisque, les ligaments ou le cartilage. Le bruit occasionné par la machine oblige à fournir des bouchons d’oreille pour garantir le confort.
Au-delà des aspects techniques, une bonne communication avec le radiologue est déterminante. Noter sur son smartphone des informations clés comme le mécanisme du traumatisme, les moments de gonflement ou de blocage, et la localisation précise des douleurs améliore la qualité du compte-rendu final.
Quand et pourquoi demander une IRM du genou : arbre décisionnel selon symptômes
Pour éclairer la décision médicale, un arbre décisionnel fondé sur l’analyse des symptômes guide l’indication de l’IRM genou. Cette démarche évite les examens démesurés et cible le moment opportun où l’IRM apporte une réelle valeur ajoutée.
- Douleur interne avec blocages ou accrochages : évocation d’une lésion méniscale médiale ou d’une chondropathie locale, particulièrement si la douleur aggrave lors des flexions profondes ou rotations.
- Douleur externe liée à un effort répété : suspecter une pathologie mécanique autour du compartiment latéral, pouvant inclure une inflammation ou une dégradation cartilagineuse.
- Gonflement articulaire post-traumatique : signe possible d’épanchement ou synovite favorisant une exploration IRM pour identifier la nature précise de la lésion.
- Instabilité ou sensation que “le genou lâche” : évaluation prioritaire des ligaments croisés, surtout en cas de pivot avec clac initial.
- Douleur chronique progressive sans traumatisme : recherche de chondropathie, arthrose débutante ou lésions dégénératives qui nécessitent souvent une prise en charge adaptée sans chirurgie immédiate.
Cette méthode basée sur la douleur, l’instabilité et le gonflement articulaire concentre la demande d’IRM vers ceux qui en bénéficieront le plus. L’examen réalisé à bon escient améliore la qualité du diagnostic genou et oriente la stratégie thérapeutique avec plus de pertinence.
Quand faut-il envisager une IRM du genou après une douleur ou un traumatisme ?
L’IRM est particulièrement utile lorsque la douleur persiste malgré le repos ou la rééducation, en cas de blocage articulaire, gonflement important ou sensation d’instabilité. Elle aide à détecter les lésions internes difficiles à voir autrement.
Quelle différence y a-t-il entre une IRM, une radiographie et une échographie du genou ?
La radiographie explore surtout l’os dur et l’arthrose, l’échographie cible les structures superficielles comme les tendons et les liquides, tandis que l’IRM offre une analyse détaillée des tissus mous internes comme le ménisque, les ligaments et le cartilage.
Une IRM peut-elle détecter une rupture du ligament croisé antérieur ?
Oui, l’IRM est l’examen de référence pour confirmer la rupture partielle ou complète du ligament croisé antérieur et pour évaluer les lésions associées au ménisque ou au cartilage dans la plupart des cas.
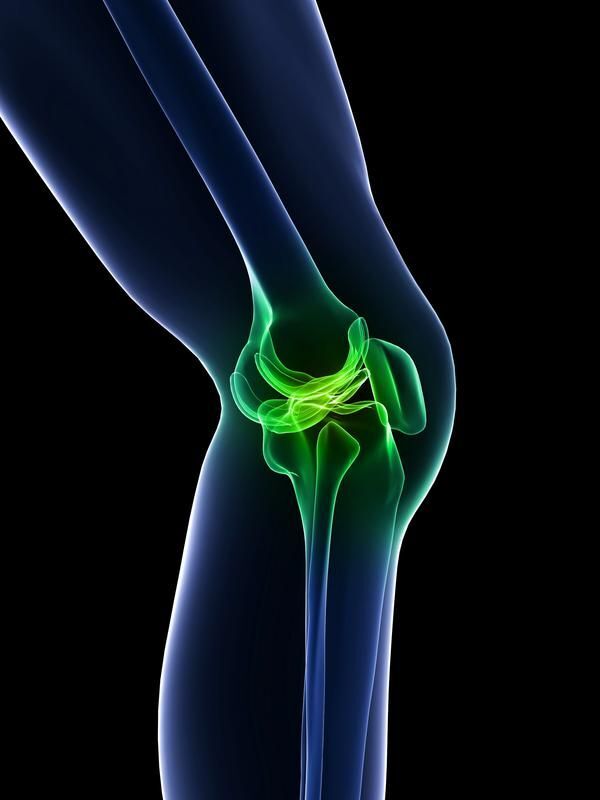
Pourquoi une IRM peut-elle ne pas expliquer toute la douleur au genou ?
Certaines anomalies visibles en IRM, comme des fissures méniscales dégénératives, ne provoquent pas toujours de symptômes. La douleur dépend aussi des facteurs inflammatoires, mécaniques et musculaires, ce qui complexifie l’interprétation.
Comment se passe concrètement une IRM du genou ?
L’examen dure entre 15 et 30 minutes selon les séquences. Le patient est allongé, le genou calé, et doit rester immobile. L’IRM utilise un champ magnétique et des ondes radio, sans douleur ni rayonnements ionisants.
